Readmissão hospitalar: quando o evitável não é
Reinternações hospitalares evitáveis são aquelas que podem ser evitadas por meio de um atendimento hospitalar ideal, planejamento eficaz da alta e suporte robusto após a alta. Essas readmissões são um dos principais fatores que impulsionam os custos de saúde e são consideradas um indicador da qualidade do atendimento, motivando intervenções políticas como o Programa de Redução de Readmissões Hospitalares (HRRP) dos Centros de Medicare e Medicaid americanos, que impõe penalidades financeiras a hospitais com excesso de readmissões por condições específicas, como insuficiência cardíaca, DPOC e pneumonia. No Brasil, movimento semelhante está em andamento, ainda em âmbito específico.
Pode se dizer que as readmissões hospitalares evitáveis são um exemplo de um problema complexo com soluções conhecidas, mas de difícil implementação. Acreditamos ter algo a acrescentar nesse debate.
Nem toda readmissão é evitável
Talvez o primeiro ponto seja reconhecer que nem toda readmissão hospitalar é evitável ou indesejada, elas podem ser a melhor saída disponível no sistema em diversas situações. Isso ocorre em readmissões planejadas ou mesmo não planejadas em pacientes com intercorrências praticamente independentes da internação inicial. Com envelhecimento populacional, devemos esperar que essa última situação se torne cada vez mais frequente.
Além disso, também precisamos entender que uma taxa de readmissão hospitalar igual a zero, raramente denota um serviço plenamente eficiente, provavelmente retrata uma estadia hospitalar além da necessária ou até mesmo internações inteiras desnecessárias. Discernir entre reinternações evitáveis e inevitáveis ainda requer um esforço de classificação, quase sempre subjetivo. A digitalização crescente de informações clínicas e o advento da inteligência artificial certamente traz ganho de eficiência nessa etapa fundamental. Mais uma vez, distinguir o problema com clareza (mesmo assumindo algum grau de incerteza) é fundamental para os passos seguintes.
Um problema multifatorial, uma resposta multidisciplinar
Se as readmissões evitáveis são reflexo de um conjunto de falhas em pontos diversos do processo de cuidado, a melhora desse indicador só pode se dar com ações abrangentes, quase sempre multidisciplinares. Isso não impede que se identifique pontos específicos de fraqueza, oportunidades de melhoria, mais comuns em um determinado cenário.
Um dos exemplos de fraqueza recorrente já relatado em artigos científicos é a necessidade de seguimento ambulatorial precoce para pacientes complexos com alto risco de reinternação.
Uma experiência real: o escore HOSPITAL em ação
Numa rede de hospitais privados, tivemos a oportunidade de colocar em ação um plano de ação estruturado, resultado de investigação científica, observação cuidadosa e uma execução multiprofissional engajada. Podemos resumi-lo nos seguintes passos:
- Todo paciente admitido tem seu score de readmissão (escore HOSPITAL) calculado automaticamente dia a dia a partir das primeiras 24h de internação.
- No dia da alta ou preferencialmente no dia anterior à alta, verifica-se o escore HOSPITAL atualizado de cada paciente e priorizam-se as ações para aqueles de mais alto risco (≥5 pontos, aproximadamente 5% da população, no nosso caso).
- Para essa população, além dos cuidados habituais (incluindo atenção à reconciliação medicamentosa), prioriza-se o retorno ambulatorial antes de 10 dias da alta hospitalar com um médico hospitalista.
- Ao final de 30 dias verifica-se se houve uma reinternação destes pacientes através do registro hospitalar e compara-se com a taxa dos demais pacientes, inclusive daqueles que foram priorizados para o retorno ambulatorial, mas não o fizeram por diversos motivos.
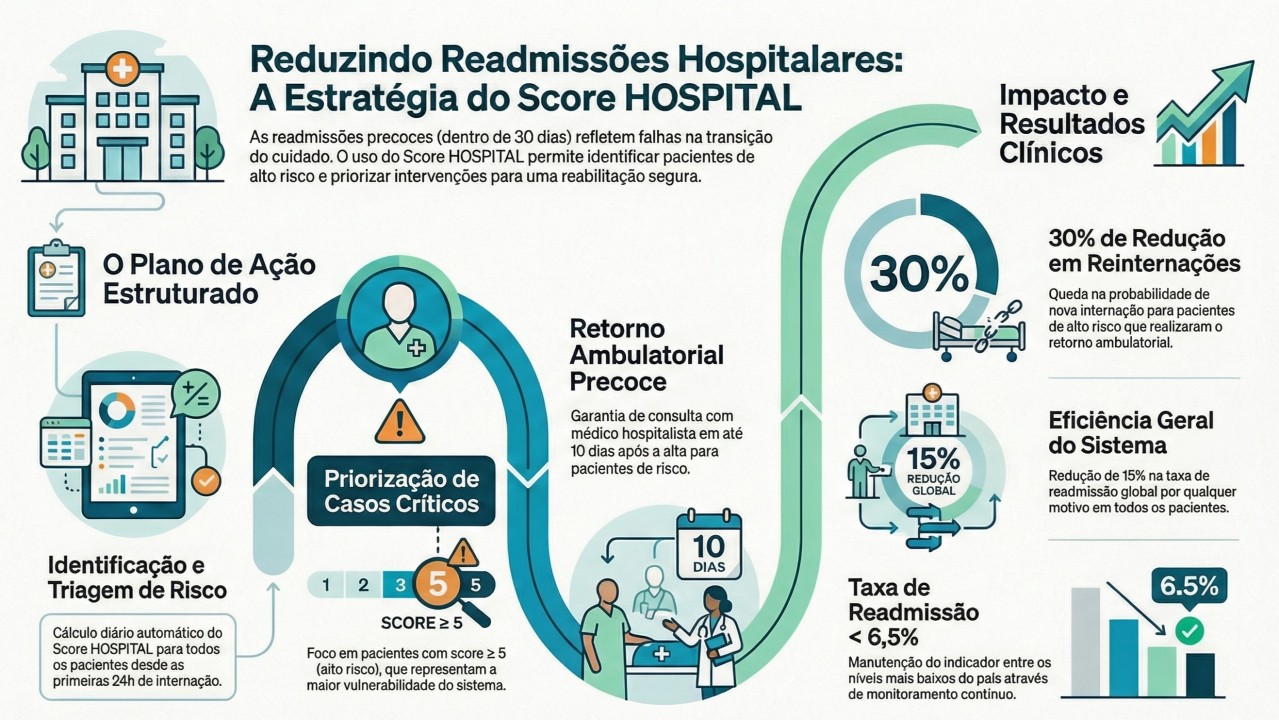
O resultado dessa ação simples foi bastante expressivo. A probabilidade de um paciente com escore elevado (alto risco) ser reinternado foi 30% menor na população que retornou ao ambulatório, quando comparado a seus pares de risco semelhante, mas que não foram à consulta. E cada vez mais, conseguimos garantir que essa fatia de ausentes fosse menor, ampliando o benefício. O resultado geral foi uma redução de 15% na taxa de readmissão hospitalar por qualquer razão em todos os pacientes internados, contribuindo para manter o valor entre os mais baixos do país (<6,5%).
Tecnologia com toque humano
O mais original dessa implementação foi seu caráter eletrônico e baixíssima carga de trabalho adicional. Com algum desenvolvimento, foi possível o cálculo automatizado do escore, uma etapa fundamental para se direcionar a intervenção subsequente. Mas claro que toda ação requer o toque humano: a sensibilização dos membros da equipe e por conseguinte dos pacientes e familiares é a verdadeira ação forte nessa jornada.
Obviamente, não se trata de uma bala de prata para um problema complexo, sabemos que elas não existem. O esforço continuou no sentido de entender de maneira detalhada, caso a caso, localmente, os desvios: internações inefetivas em resolver ou endereçar as demandas dos pacientes (falhas diagnósticas, terapêuticas, falhas de comunicação), pacientes que não retornaram ao ambulatório quando indicado, pacientes que foram reinternados apesar disso, pacientes considerados baixo risco mas que também precisaram voltar ao hospital, etc. O trabalho não cessa, mas um caminho foi dado.
Vamos trocar experiências?
Você conhece experiências semelhantes, tem algum comentário, crítica? Ficaríamos feliz em trocar experiências. Na Ciclo, podemos ajudá-los a implementar essa e outras medidas de eficiência clínica. São ações guiadas pelos profissionais à beira leito com apoio da nossa equipe e munidas de dados objetivos que seus pacientes geram a cada momento.
Referências
- Burke RE, Coleman EA. Interventions to Decrease Hospital Readmissions: Keys for Cost-effectiveness. JAMA Internal Medicine. 2013.
- Leppin AL, Gionfriddo MR, Kessler M, et al. Preventing 30-Day Hospital Readmissions: A Systematic Review and Meta-Analysis of Randomized Trials. JAMA Internal Medicine. 2014.
- Bradley EH, Curry L, Horwitz LI, et al. Contemporary Evidence About Hospital Strategies for Reducing 30-Day Readmissions: A National Study. Journal of the American College of Cardiology. 2012.
- Bamforth RJ, Chhibba R, Ferguson TW, et al. Strategies to Prevent Hospital Readmission and Death in Patients With Chronic Heart Failure, Chronic Obstructive Pulmonary Disease, and Chronic Kidney Disease: A Systematic Review and Meta-Analysis. PLoS One. 2021.
- Donzé JD, Williams MV, Robinson EJ, et al. International Validity of the HOSPITAL Score to Predict 30-Day Potentially Avoidable Hospital Readmissions. JAMA Internal Medicine. 2016.
