Sedação em UTI: quanto você realmente seda seus pacientes?
Apesar de décadas de evidências científicas sólidas, o excesso de sedação em Unidades de Terapia Intensiva segue sendo um problema atual, frequente e subestimado — no Brasil e no mundo.
Diversos estudos demonstram que uma parcela significativa dos pacientes críticos permanece mais profundamente sedada do que o necessário durante grande parte da internação. E as consequências dessa prática vão muito além do leito da UTI.
Um problema clínico… e também organizacional
O excesso de sedação repercute negativamente ao longo de toda a jornada hospitalar:
- Aumento do tempo de ventilação mecânica
- Maior incidência de infecções, especialmente pneumonia associada à ventilação
- Maior ocorrência de delirium
- Fraqueza muscular adquirida na UTI
- Aumento do tempo de permanência em UTI e no hospital
- Pior qualidade de vida após a alta
Do ponto de vista institucional, esses desfechos se traduzem em aumento significativo de custos, maior consumo de recursos e impacto negativo em desfechos estratégicos.
Se sabemos que faz mal, por que o problema persiste?
Sedação adequada é um recurso valioso. O objetivo não é abolir a sedação, mas utilizá-la na dose certa, no momento certo, para o paciente certo.
O desafio é operacional:
- Não existe dose universal
- A titulação é individual e dinâmica
- Não há uma droga claramente superior
- A decisão depende de múltiplos fatores clínicos e contextuais
Na prática, para a maioria dos pacientes, durante a maior parte do tempo, o alvo é sedação leve, com paciente tranquilo e facilmente despertável.
Por que as estratégias tradicionais falham?
Auditorias pontuais, checklists genéricos e avaliações subjetivas raramente produzem mudança sustentada.
Perguntas como "a sedação está justificada?" quase sempre recebem respostas positivas, mas não geram aprendizado organizacional, nem permitem comparação ao longo do tempo.
Poucas UTIs monitoram de forma contínua:
- O nível médio de sedação da unidade
- O consumo global de sedativos
- A evolução desses indicadores ao longo dos meses
Existe saída? Sim — e ela já foi demonstrada
A literatura é clara: abordagens multifacetadas e multiprofissionais, quando bem estruturadas, funcionam.
Nosso grupo participou de uma das primeiras iniciativas nacionais nesse campo, com resultados clínicos e operacionais consistentes, posteriormente publicados em periódico científico da área.
O desafio atual não é gerar mais evidência — é escalar a prática, de forma simples, mensurável e aplicável à realidade da maioria das UTIs.
O que pode (e deve) ser simplificado
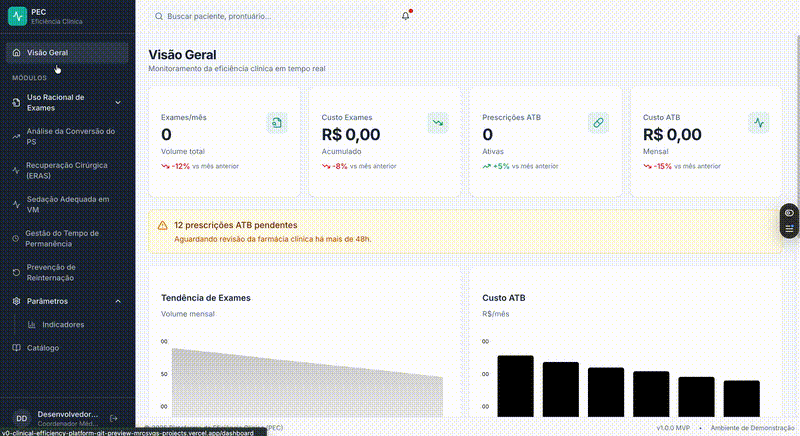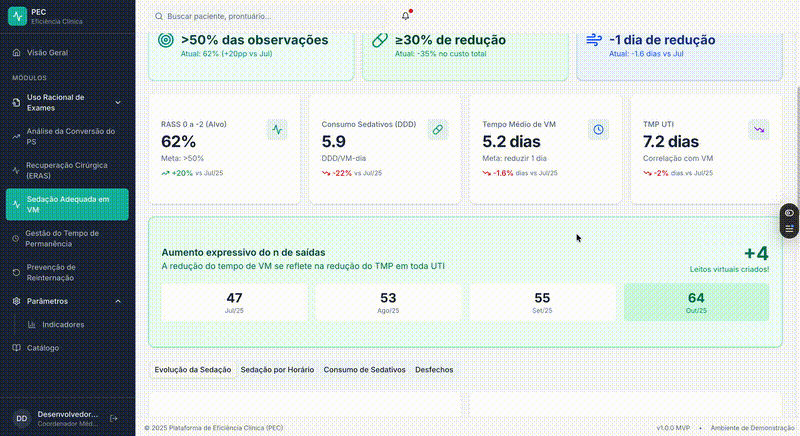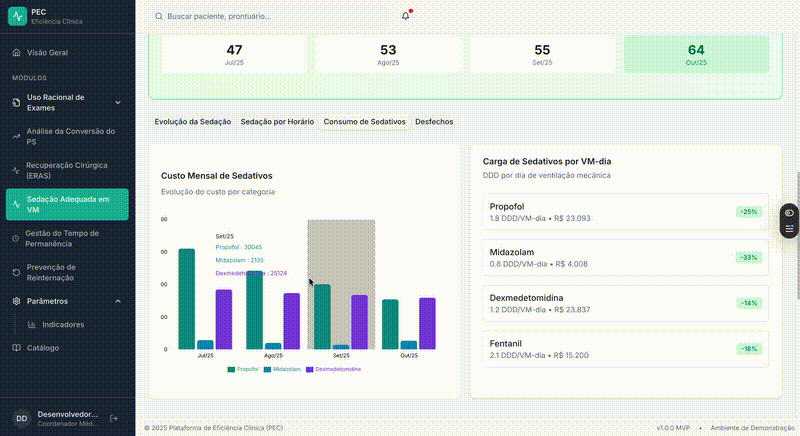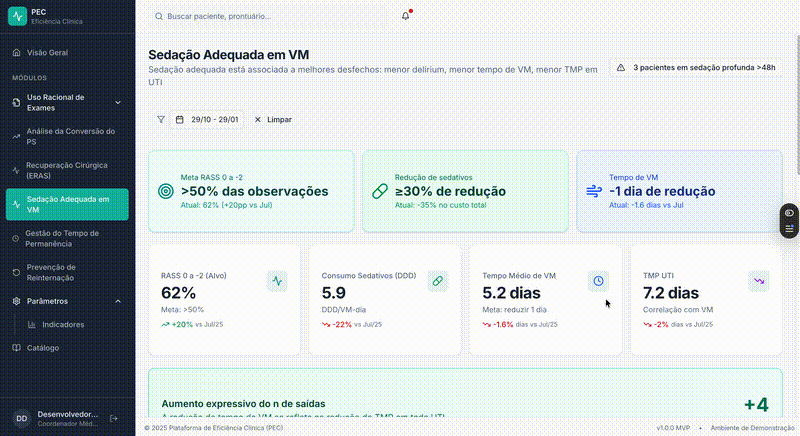
1. Grau de sedação da UTI
Assim como monitoramos glicemia, SpO₂ ou pressão arterial, a proporção de pacientes em sedação leve pode — e deve — ser acompanhada de forma sistemática.
Não se busca 100%, mas um alvo realista, definido a partir do perfil da própria unidade e monitorado ao longo do tempo.
2. Consumo de sedativos
Comparar consumo entre UTIs que utilizam drogas diferentes sempre foi um obstáculo.
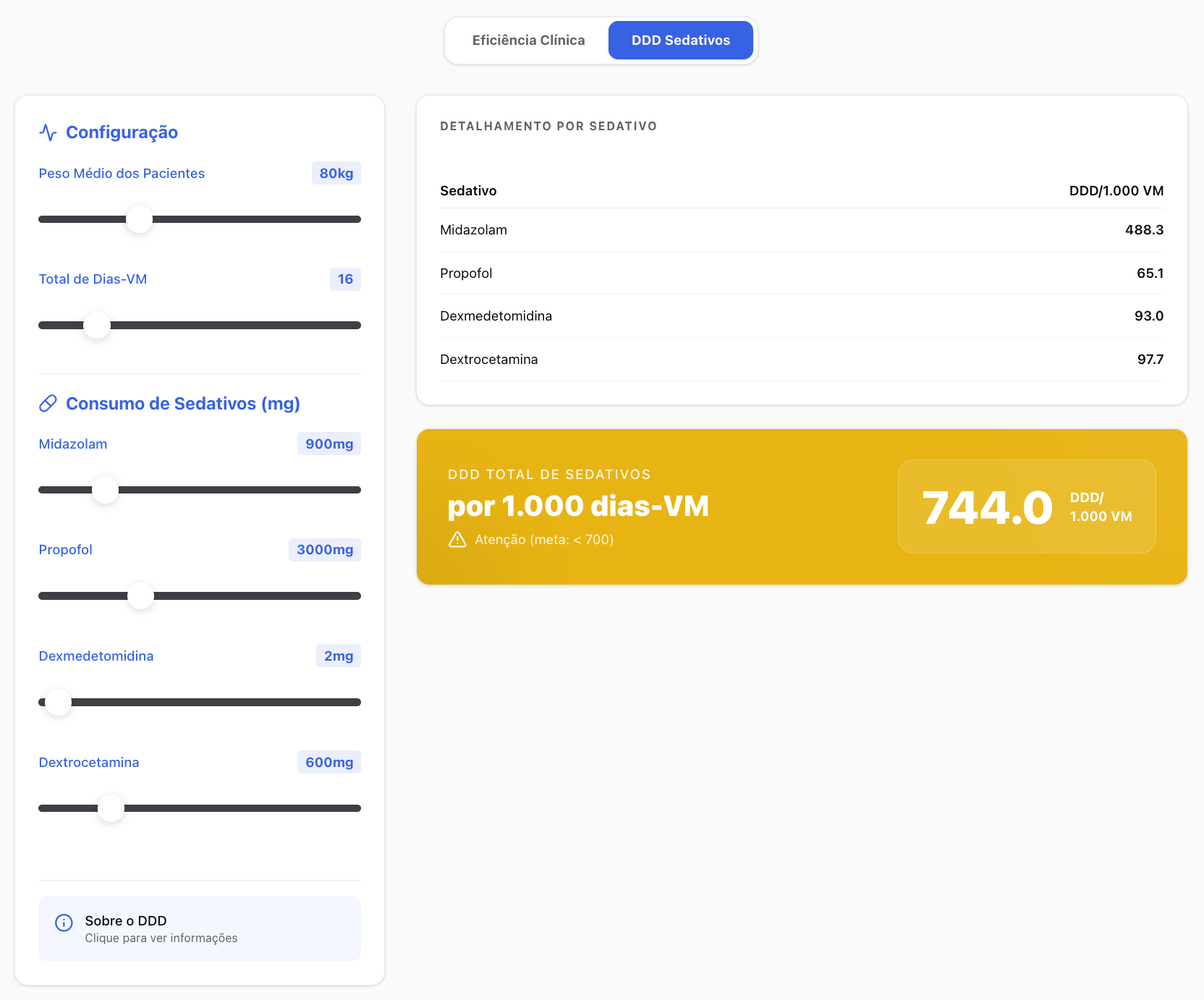
A aplicação do conceito de Dose Definida Diária (DDD) permite padronizar esse consumo, independentemente do sedativo utilizado, tornando possível:
- Comparação longitudinal
- Benchmarking interno
- Governança clínica baseada em dados
Esse modelo foi descrito e validado em publicação recente na Critical Care Science, revista científica oficial da AMIB. Para que você já possa ter uma ideia inicial do consumo de sedação em ventilação mecânica em sua UTI ou seu hospital, utilize a calculadora que disponibilizamos em nossa página.
Da evidência à prática: um convite
Na Ciclo – Eficiência Clínica, estruturamos a iniciativa "Sedação Adequada Baseada em Parâmetros Objetivos", que apoia UTIs e hospitais na implementação prática desses conceitos, integrando:
- Monitoramento contínuo do percentual de sedação leve
- Análise padronizada do consumo de sedativos em DDD
- Engajamento multiprofissional
- Apoio à governança clínica e à tomada de decisão gerencial
O objetivo é simples: reduzir variabilidade, melhorar desfechos clínicos e aumentar eficiência assistencial — sem abrir mão da segurança do paciente.
Se você é médico intensivista, gestor hospitalar ou liderança assistencial e quer discutir como implementar sedação adequada baseada em parâmetros objetivos na sua UTI ou rede, entre em contato conosco ou acompanhe os próximos conteúdos da Ciclo – Eficiência Clínica.
Sedação adequada não é opinião. É método, dado e processo.
